Pogosto pri različnih boleznih je nefrotski sindrom klinična slika, za katero so značilni:
- prisotnost beljakovin v urinu (proteinurija), ki postanejo penaste
- zmanjšanje količine beljakovin v krvi (displotemija s hipoalbuminemijo)
- pojav splošnega otekanja (edema), sprva na ravni obraza, nato razširjen na druga telesna mesta, kot so stopala, gležnji in trebuh
Pogosto so prisotni tudi:
- Hiperlipidemija (predvsem povečanje skupnega holesterola ali celo trigliceridemija)
- Hiperkoagulabilnost krvi: tveganje za tromboembolijo
Da bi lahko govorili o nefrotičnem sindromu, mora biti prisotnost proteinov v urinu glomerularnega izvora, kar pomeni izraz resne spremembe prepustnosti glomerularne kapilarne stene.
Delovanje ledvicnega glomerula in ledvic
Nefron je funkcionalna enota ledvice, ki je najmanjša anatomska tvorba, ki je sposobna izvajati vse funkcije, za katere je organ namestnik. Vsak od dveh milijonov nefronov, približno prisotnih v vsaki od obeh ledvic, je razdeljen na dve komponenti:
- ledvični korpus ali Malpinghi (glomerulus + Bowmanova kapsula): odgovoren za filtracijo
- tubularni sistem: odgovoren za resorpcijo in izločanje
ki izvajajo tri temeljne procese:
- filtracija: poteka v glomerulusu, visoko specializiranem kapilarnem sistemu, ki omogoča prehod vseh majhnih molekul krvi, pri čemer nasprotuje le prehodu večjih beljakovin in korpuskularnih elementov (rdeče, bele in trombocitne celice). Večje beljakovine ne preidejo skozi fizikalne probleme, manjše pa zavračajo prisotnost negativnih električnih nabojev
- reabsorpcijo in izločanje: pojavijo se v tubularnem sistemu s ciljem reabsorbiranja prekomerno filtriranih snovi (npr. glukoze, ki si jih telo ne more privoščiti izgubiti z urinom) in povečanja izločanja tistih, ki so filtrirane v nezadostno
V prisotnosti nefrotičnega sindroma se zmanjša selektivnost glomerularne pregrade tako v smislu molekulske velikosti kot tudi električnega naboja: posledično se z urinom izgubijo pomembne količine beljakovin.
simptomi
Edem je najbolj značilen simptom in klinični znak nefrotičnega sindroma.
Subkutani in mehki, sprva locirani v periorbitalnem območju, zlasti zjutraj, se edem razširi na druga področja, kot so hrbet stopal, predpasnik in trebuh, ali postane generaliziran (anasarca) z ascitesom in plevralnim izlivom in ali perikardialno. Razvoj edema je opazen z vsakodnevnim vrednotenjem telesne teže: bolj ko se to poveča, večja je akumulacija tekočin v intersticijskih prostorih.
Prisotnost pene v urinu je znak, ki ga je mogoče pripisati proteinuriji. Temni, čajno obarvani ali koka-kolinski urini so značilni za nefritni sindrom, stanje, podobno prejšnjemu, vendar je značilno tudi za izgubo rdečih krvničk z urinom.
Izguba beljakovin v urinu, zlasti imunoglobulinov, je lahko povezana s povečano dovzetnostjo za okužbe. Bolnik se lahko počuti šibko, astenično in se zdi, da je samo v najhujših in redkih primerih.
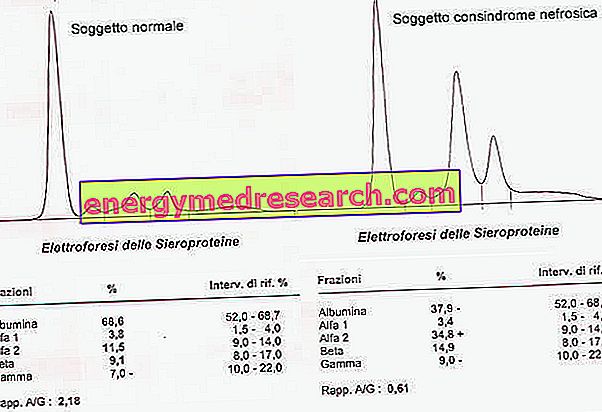
Elektroforeza v serumskih beljakovinah poleg zmanjšanja albumina kaže tudi povečanje α2-globulinov in ul globulinov.
Vzroki in razvrstitev
Odvisno od njegovega izvora se nefrotski sindrom najprej razlikuje med primarnim in sekundarnim; v prvem primeru gre za izražanje ledvičnih bolezni, v drugem za sistemske bolezni ali v vsakem primeru za druge organe poleg ledvic.
Primarne ali primitivne oblike nefrotičnega sindroma (diagnoza je histološka in zato zahteva biopsijo ledvic):
- Glomerulopatija pri minimalni poškodbi
- Membranski glomerulonefritis
- Žariščna segmentna glomeruloskleroza
- Membrano-proliferativni glomerulonefritis
Sekundarne oblike nefrotskega sindroma:
- Bolezni presnove: sladkorna bolezen; amiloidoza
- Imunske bolezni: sistemski eritematozni lupus; Schonlein-Henochova purpura, Polyarteritis nodosa, Sjogrenov sindrom, Sarkoidoza
- Neoplazme: levkemije, limfomi, multipli mielom; Karcinomi (pljuča, želodec, debelo črevo, prsi, ledvica); melanom
- Nefro-toksičnost: soli zlata, penicilamin, nesteroidna protivnetna; Litij, heroin
- Alergeni: ugrizi žuželk; Kačji ugriz; Serum za protitoksin
- Nalezljive bolezni
- Bakterije: post-infekcijski glomerulonefritis; iz okuženega šanta; bakterijski endokarditis, lue
- Virusni: hepatitis B in C, HIV, Epstein-Barr, Herpes zooster
- Protozojnice: malarija
- Helmini: šistosomi, filarije
- Družinski člani: Alportov sindrom, Fabryjeva bolezen
- Drugo: Toksemija nosečnosti (preeklampsija); Maligna hipertenzija
Pri majhnih otrocih je nefrotski sindrom v 90% primerov povzročen z glomerulonefritisom z minimalnimi poškodbami ali z žariščno in segmentno glomerulosklerozo. Ta odstotek se pri otrocih, starejših od 10 let, zmanjša na 50%.
Pri odraslih je nefrotski sindrom pogosteje posledica membranskega glomerulonefritisa, ki mu sledi incidenca žariščne in segmentne glomeruloskleroze ter glomerulonefritisa pri minimalnih poškodbah. Približno 30% odraslih s nefrotičnim sindromom ima sistemsko bolezen (diabetes mellitus, amiloidoza, sistemski eritematozni lupus ali neoplazme, zlasti kolona ali pljuča).
V pediatrični starosti je nefrotski sindrom pogostejši pri moških, medtem ko je v odrasli dobi incidenca med obema spoloma enotna.
Kako se pojavijo simptomi in zapleti nefrotičnega sindroma?
Povečana prepustnost glomerulnih kapilar
↓
Prenos beljakovin v urin (proteinurija)
↓
Zmanjšanje beljakovin v plazmi (hipoproteinemija ali hipoprotidemija ali hipoalbuminemija) \ t
_______________________ | _______________________
| Zmanjšanje onkotičnega ali koloidno-osmotskega krvnega tlaka ↓ Videz impozantnega edema + hipovolemija ↓ Zmanjšanje krvnega pretoka skozi ledvice ↓ Povečano izločanje renina z aktivacijo sistema renin-angiotenzin in povečanim sproščanjem aldosterona ↓ zadrževanje soli in vode ter poslabšanje edema + možna blaga hipertenzija + povečanje hitrosti glomerularne filtracije ↓ obraba nefrona zaradi funkcionalne preobremenitve | | Povečana kompenzacijska sinteza lipoproteinov v jetrih + izguba urina nekaterih dejavnikov, ki uravnavajo presnovo lipidov ↓ Hiperlipidemija (povečanje vrednosti trigliceridov, LDL in VLDL v plazmi) ↓ Lipidurija (povečana koncentracija lipidov v urinu) + Povečano kardiovaskularno tveganje s pospešeno aterosklerozo |
V prisotnosti nefrotičnega sindroma je glavni protein v urinu albumin (selektivna proteinurija); lahko pa so v različnem obsegu prisotni tudi drugi plazemski proteini (neselektivna proteinurija), kot so transferin, zaviralci koagulacije in hormonski nosilci; izguba teh elementov pojasnjuje možne zaplete patologije (podhranjenost, okužbe, tromboza, anemija, šibkost). Na primer, kot odziv na zmanjšanje beljakovin v plazmi, jetra tvorijo veliko količino fibrinogena. Če temu dodamo tudi ledvično izgubo antitrombina III in drugih antikoagulantnih dejavnikov, se pojavi slika hiperkoagulacije, ki se pogosto pojavlja v nefrotičnem sindromu. Zaplet hiperkoagulacije je možna tromboza ledvične vene, poleg splošnega povečanja kardiovaskularnega tveganja. Izguba transferina olajša anemijo, zmanjšanje IgG in nekaterih dopolnilnih dejavnikov, kot je npr. Owndina, povečuje občutljivost za okužbe. Pomanjkanje Globulina, ki veže Kolekalciferol, vodi v spremembo presnove vitamina D3 z zmanjšano črevesno absorpcijo kalcija in sekundarnega hiperparatiroidizma.
terapija
Izbira terapije je očitno odvisna od bolezni, ki je posledica in izražanja nefrotskega sindroma.
Na splošno zdravljenje vključuje dajanje diuretičnih zdravil, ki so morda povezani z infuzijo humanega albumina; ta pristop je namenjen zmanjšanju edema. Med zdravili, ki so bila uporabna za preprečevanje proteinurije, se spominjamo zaviralcev ACE, ki so posebej indicirani v primerih nefrotskega sindroma, povezanega s hipertenzijo. Morebitne spremembe metabolizma lipidov lahko popravimo z jemanjem zdravil za zniževanje lipidov, kot so statini. Povečanje trombotičnega tveganja se lahko popravi z uporabo antikoagulantnih zdravil. Če je nefrotski sindrom izraz vnetnih bolezni ali avtoimunske etiologije, lahko bolnik koristi imunosupresivnim zdravilom (ciklosporin) in steroidnim protivnetnim zdravilom (kortikosteridom).
To je povezano s počitkom v postelji, splošnim omejevanjem vnosa tekočine, vnosom hiposodske in hipolipidne diete ter vzdržanjem zdravil, ki lahko poslabšajo ledvično poškodbo, povezano z nefrotičnim sindromom (kontrastna sredstva, antibiotiki in NSAID, kot so ibuprofen, naproksen in celekoksib).



