splošnost
Diabetična retinopatija je pozni zaplet diabetesa. Stanje se v resnici običajno pojavi po letih pojava diabetične bolezni, zlasti kadar se ne zdravi pravilno.
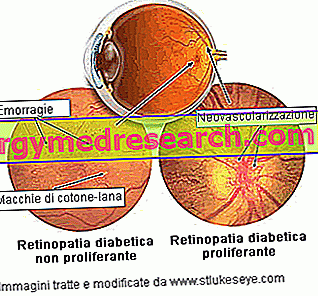
Diabetična retinopatija običajno prizadene obe očesi. Sprva lahko bolezen povzroči le manjše težave z vidom ali je asimptomatska, vendar lahko njeno napredovanje povzroči slepoto, ki je v mnogih primerih ni mogoče odpraviti. Zato bolnikom s sladkorno boleznijo priporočamo temeljit pregled oči vsaj enkrat letno, da bi spremljali potek diabetične retinopatije. Če se bolezen odkrije pravočasno, jo lahko učinkovito zdravimo s fotokoagulacijsko lasersko terapijo. Ker se pojavijo simptomi diabetične retinopatije, je stanje zelo težko obvladati.
vzroki
Kako lahko diabetes poškoduje mrežnico
Mrežnica je plast fotosenzitivnih celic, ki povezuje zadnji del očesa. Ta membrana je odgovorna za pretvorbo svetlobnih dražljajev v električne impulze, ki jih optični živec prenaša v možgane. Za učinkovito delovanje mrežnice je potrebna stalna oskrba s krvjo, ki jo prejme prek mreže majhnih krvnih žil.
Nekontrolirana hiperglikemija lahko povzroči prehodne motnje vida in sčasoma lahko poškoduje krvne žile, ki oskrbujejo mrežnico. Te kapilare začnejo politi tekočine in lipide, povzročajo edem (otekanje) in kasnejšo ishemijo mrežnice. Ti patološki pojavi so značilni za ne-proliferativno diabetično retinopatijo (NPDR). Če so težave z očmi povezane s sladkorno boleznijo zanemarjene, se lahko stanje razvije v proliferativno diabetično retinopatijo (PDR). Za to je značilna rast novih krvnih žil (neovaskularizacija), ki lahko poškodujejo mrežnico in povzročijo njeno odmikanje. Visoke ravni glukoze v krvi lahko vplivajo tudi na raven leče: katarakta (motnost leče) je ugodna zaradi diabetesa. Vzdrževanje glukoze in krvnega tlaka v krvi ter redni pregledi oči so ključni dejavniki za preprečevanje diabetične retinopatije in njenega napredovanja.
Neproliferirajoča diabetična retinopatija
Neproliferativna diabetična retinopatija (NPDR) predstavlja prvo in najmanj agresivno stopnjo bolezni. Za NPDR je značilna prisotnost mikroaneurizmov, krvavitev, eksudatov in tromboz. Najresnejši zaplet je makularni edem. Včasih lahko usedline holesterola ali drugih maščob iz krvi infiltrirajo mrežnico (trdi eksudati). Prve okularne spremembe, ki so reverzibilne in ne ogrožajo osrednjega vida, se včasih imenujejo preprosta retinopatija ali ozadna retinopatija.
Proliferirajoča diabetična retinopatija.
Proliferirajoča diabetična retinopatija (PDR) je najresnejša in nevarna oblika bolezni: pojavlja se predvsem, ko se veliko krvnih žil, ki oskrbujejo mrežnico, zaprejo, kar povzroči ishemijo mrežnice. V poskusu dobave zadostne količine krvi se stimulira rast novih mrežničnih kapilar (neovaskularizacija); vendar so te neovaze nenormalne, krhke in ne zagotavljajo površine mrežnice z ustreznim pretokom krvi.
Faze bolezni
Znaki in simptomi diabetične retinopatije postajajo vse hujši, saj se stanje razvija skozi naslednje faze:
- Blaga ne-proliferativna diabetična retinopatija: v začetnih fazah retinopatije je poškodba omejena na nastanek drobnih ekstrofleksij (mikroaneurizm), ki jih povzroča oslabitev sten majhnih krvnih žil mrežnice. Čeprav lahko te razlite tekočine in kri, običajno ne vplivajo na vid.
- Zmerna neproliferativna retinopatija: ko napreduje retinopatija, se nekatere krvne žile, ki oskrbujejo mrežnico, popolnoma zaprejo, druge pa se lahko razširijo.
- Huda ne-proliferativna retinopatija : okludira se večje število krvnih žil in posledična ishemija mrežnice prikrajša območja kisikove mrežnice. Da bi kompenzirali ta dogodek, se začne neovaskularizacija, da bi obnovili zadostno prekrvavitev na pomanjkljiva področja mrežnice. Vendar pa se na novo nastale krvne žile ne razvijejo pravilno, so nestabilne in nagnjene k krvavitvam.
- Proliferativna retinopatija : na površini mrežnice začnejo rasti nove nenormalne krvne žile. Novo oblikovane žile so krhke in se zlahka zlomijo, kar povzroča krvavitev, ki lahko zapolni zadnjo komoro očesa, ki jo zaseda steklasto telo (emovitreo). Sčasoma lahko iztekanje krvi ali tekočin povzroči nastanek brazgotin, ki lahko dvignijo mrežnico iz normalnega položaja. Ta patološki pojav, znan kot izločanje vlečne mrežnice, lahko povzroči temnenje vida, kratkovidnost ("leteče muhe") in, če se ne zdravi, slepoto.
Na vsaki stopnji lahko kri ali tekočinski del teče v makulo, majhen in zelo občutljiv del mrežnice (makula omogoča razločevanje podrobnosti med aktivnostmi, kot so branje ali pisanje). Kopičenje tekočine na tem področju (znano kot makularni edem) lahko povzroči progresivno poškodbo živčnih vlaken in posledično poslabšanje vidne funkcije. Ta pojav je eden najpogostejših vzrokov za izgubo vida pri bolnikih s sladkorno boleznijo.
Dejavniki tveganja
Tveganje za nastanek diabetične retinopatije je povezano s sladkorno boleznijo, tipom 1 (odvisno od insulina, pri katerem telo ne proizvaja insulina) in tipom 2 (odvisno od insulina).
Sladkorna bolezen je kronična bolezen, ki vpliva na sposobnost telesa, da učinkovito proizvaja ali uporablja insulin za uravnavanje ravni sladkorja v krvi. V njem patologija vključuje številne aparate (kardiovaskularne, ledvične, živčne, okončine spodnjih okončin itd.). Na očesni ravni lahko učinki sladkorne bolezni vplivajo na lečo (mreno) in mrežnico. Pri bolnikih s sladkorno boleznijo je glukoza v krvi, ki je koncentracija glukoze v krvi, višja od normalne. Čeprav je glukoza pomemben vir energije za celice, kronično zvišanje krvnega sladkorja (imenovana hiperglikemija) povzroča poškodbe po vsem telesu, vključno z majhnimi žilami, ki oskrbujejo oči.
Na razvoj in resnost diabetične retinopatije lahko vpliva več dejavnikov, med drugim:
- Trajanje sladkorne bolezni: sčasoma se poveča tveganje za razvoj diabetične retinopatije ali napredovanje do njenega napredovanja. Po 15 letih 80% simptomatskih preiskovancev s sladkorno boleznijo tipa 1 ima različno stopnjo diabetične retinopatije. Po približno 19 letih lahko do 84% bolnikov s sladkorno boleznijo tipa 2 potencialno predstavlja to bolezen.
- Nadzor ravni glukoze v krvi: diabetični bolnik s trdovratno hiperglikemijo ima večje tveganje za razvoj tega očesnega zapleta. Kontrola glukoze v krvi je eden od ključnih dejavnikov, na podlagi katerega lahko ukrepamo: nižja raven glukoze v krvi lahko upočasni začetek in upočasni napredovanje diabetične retinopatije.
- Krvni tlak: učinkovita kontrola krvnega tlaka zmanjša tveganje za napredovanje retinopatije in preprečuje poslabšanje vidne ostrine. Hipertenzija poškoduje krvne žile in poveča možnosti za razvoj očesnih bolezni. Zato jemanje ukrepov za preprečevanje visokega krvnega tlaka, kot je prekinitev kajenja in zmanjšanje količine soli v prehrani, lahko pomaga zmanjšati tveganje za razvoj retinopatije.
- Ravni lipidov v krvi (holesterol in trigliceridi): povišane ravni lipidov v krvi lahko na ravni mrežnice povzročijo večjo akumulacijo eksudatov in tvorbo depozitov, ki jih tvorijo fibrin in lipidi (ki izhajajo iz razširjenih kapilar), kot posledica mrežničnega edema. To stanje je povezano z večjim tveganjem za zmerno izgubo vida.
- Nosečnost: ženska s sladkorno boleznijo v nosečnosti lahko poveča tveganje za razvoj diabetične retinopatije. Če bolnik že ima bolezen, se lahko razvije. Vendar se lahko te spremembe po porodu obrnejo ali pa dolgotrajno napredovanje bolezni ni.
simptomi
Če želite izvedeti več: Simptomi Diabetična retinopatija
V začetnih fazah diabetična retinopatija ne povzroča znakov zgodnjega opozarjanja. Bolnik torej ne pozna bolezni do poznejših faz, saj so lahko spremembe vida vidne šele, ko je mrežnica hudo poškodovana. V proliferativni fazi diabetične retinopatije lahko krvavitev povzroči zmanjšanje vida in zamegljen vid.
Medtem ko bolezen napreduje, lahko simptomi diabetične retinopatije vključujejo:
- Videz majhnih premičnih teles (črne pike, temne lise ali proge), ki nihajo v vidnem polju (floaters);
- Zamegljenost vida;
- Zmanjšanje nočnega vida;
- Prazna ali temna področja v vidnem polju;
- Težave pri zaznavanju barv;
- Nenadna zmanjšana ostrina vida.
Diabetična retinopatija običajno prizadene obe očesi in - če ni pravilno diagnosticirana in zdravljena - lahko povzroči slepoto. Zato je zelo pomembno, da se diabetična retinopatija opredeli v zgodnji fazi in po potrebi uvede ustrezen terapevtski protokol. Namen skrbnega spremljanja je zmanjšati tveganje za izgubo vida pri ljudeh s sladkorno boleznijo.
Klinični znaki ne-proliferativne diabetične retinopatije (NPDR) \ t
Ne-proliferativna diabetična retinopatija lahko povzroči:
- Mikroaneurizme: majhne ekstrakcije stene kapilare mrežnice, ki pogosto povzročajo nalivanje tekočin.
- Retinalne krvavitve: majhne krvne madeže, ki se nahajajo v globljih plasteh mrežnice.
- Trdni izločki: depoziti holesterola ali drugih lipidov v plazmi, ki izhajajo iz razširjenih kapilar in iz mikroaneurizme (povezani so z edemom v mrežnici).
- Edem makule: otekanje makule, ki jo povzroča uhajanje tekočin iz krvnih žil v debelino mrežnice. Edem makule je najpogostejši vzrok za izgubo vidne funkcije pri sladkorni bolezni.
- Makularna ishemija: majhne krvne žile (kapilare), ki oskrbujejo mrežnico, se lahko blokirajo. To določa zamegljenost vida, saj makula ne prejema več dovolj krvi, da bi pravilno delovala.
Klinični znaki in možni zapleti proliferativne diabetične retinopatije (PDR) \ t
PDR lahko povzroči hujšo izgubo vida kot ne-proliferativna diabetična retinopatija, saj lahko vpliva na osrednji in periferni vid:
- Krvavitev v steklovini (emovitreo): nove krvne žile lahko prelijejo kri v steklovino (želatinasto snov, ki napolni notranjost očesa) in preprečuje, da bi svetloba prišla do mrežnice. Če je krvavitev omejena, lahko bolnik vidi samo nekaj temnih lis ali ohlapnih teles. V hujših primerih lahko krvavitev napolni steklasto votlino in popolnoma kompromis vizije (bolnik lahko zazna le svetlobo in temo). Sam Emovitreo običajno ne povzroči trajne izgube vida. Kri se v resnici ponavadi reabsorbira v nekaj tednih ali mesecih in vid se lahko ponovno vzpostavi na prejšnjo raven (razen če je makula poškodovana).
- Odkrivanje vlečenja mrežnice: nenormalne krvne žile, povezane z diabetično retinopatijo, spodbujajo rast brazgotin, ki lahko odstranijo mrežnico iz normalnega položaja. To lahko povzroči vizijo plavajočih točk v vidnem polju, bliskavice svetlobe ali hude izgube vida. Največja sprememba vidne funkcije se lahko pojavi, če odcepitev mrežnice vključuje makulo.
- Neovaskularni glavkom: če je oklopljeno več mrežnih žil, se lahko v prednjem delu očesa pojavi neovaskularizacija. V tem stanju se lahko zaradi spremembe normalnega pretoka krvi poveča tlak v očesu (glavkom). Vztrajna očesna hipertenzija lahko resno poškoduje vidni živček.
- Slepota. Napredna proliferativna diabetična retinopatija, glavkom ali oba lahko povzročijo popolno izgubo vida.
Diagnoza in zdravljenje diabetične retinopatije »



